A pesar de los avances en la detección temprana de la depresión mediante herramientas de cribado masivo, existe una desconexión alarmante entre el diagnóstico y la acción clínica. La literatura actual ha documentado exhaustivamente las barreras sistémicas —listas de espera, costes, falta de profesionales—, pero se ha prestado menor atención a la arquitectura cognitiva del paciente antes de buscar ayuda.
¿Por qué dos personas con la misma gravedad sintomática toman decisiones opuestas respecto a buscar terapia?
Para responder a esto, Klee, Sikorski, Loewe y Kohlmann (2025), investigadores del Hospital Universitario de Heidelberg, han publicado un estudio en BMJ Mental Health que cambia el foco hacia las creencias sobre la enfermedad (Illness Beliefs, IB). Su investigación postula que la forma en que un individuo conceptualiza su malestar determina la probabilidad de que inicie un tratamiento, independientemente de la severidad objetiva de su cuadro clínico.
La percepción individual como predictor de acción
El equipo dirigido por Klee realizó un análisis secundario del ensayo controlado aleatorizado DISCOVER en Alemania. La muestra final consistió en N = 871 participantes adultos (edad media 37.5 años; 72.8% mujeres) que cumplían dos criterios fundamentales:
- Dieron positivo en un cribado web de depresión con sintomatología al menos moderada (PHQ-9).
- No habían recibido tratamiento ni diagnóstico formal en el último año (población no tratada).
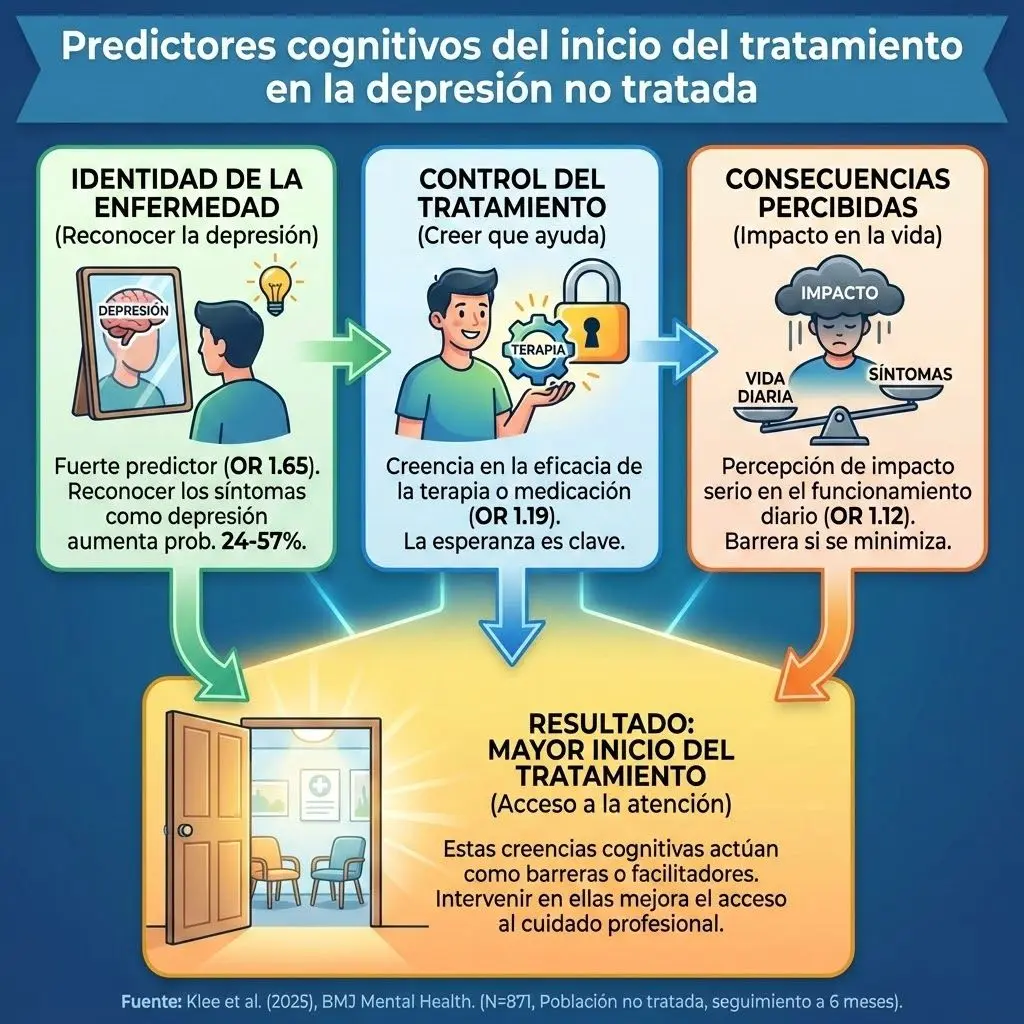
Para medir las variables predictoras, los autores utilizaron una adaptación del Brief Illness Perception Questionnaire, evaluando dimensiones como la identidad de la enfermedad ("¿Puede imaginar que sufre depresión actualemente?"), las consecuencias percibidas y el control del tratamiento. La variable de resultado primaria fue el inicio autoinformado de psicoterapia o farmacología a los 6 meses del cribado. Además, se utilizó la Entrevista Clínica Estructurada para el DSM-5 (SCID) para confirmar el trastorno depresivo mayor.
Pilares fundamentales en la toma de decisiones terapéuticas
El análisis de Klee y sus colaboradores arrojó un dato inicial preocupante: tras 6 meses, solo el 26.8% (233 participantes) había iniciado algún tipo de tratamiento. Sin embargo, al aplicar modelos de regresión logística, los autores aislaron tres predictores cognitivos significativos que aumentan la probabilidad de buscar ayuda:
Identidad de la enfermedad (El predictor más potente)
Aquellos participantes que alinearon su auto-percepción con una "identidad depresiva" (reconocer que lo que sienten es depresión) mostraron una probabilidad significativamente mayor de iniciar tratamiento (OR 1.65; IC 95% 1.15 a 2.36). Según el modelo, asumir esta identidad se asoció con un aumento relativo de entre el 24.2% y el 56.8% en la probabilidad predicha de buscar ayuda.
Control del tratamiento
La creencia de que la terapia o la medicación pueden ser efectivas fue un predictor robusto (OR 1.19). Si el paciente no cree en la eficacia de la intervención a priori, la gravedad de los síntomas es insuficiente para movilizarlo.
Consecuencias percibidas
Percibir que los síntomas afectan gravemente la vida cotidiana también actuó como catalizador (OR 1.12).
Mediación cognitiva
Un hallazgo interesante del equipo de Klee es que el historial previo de depresión dejó de ser un predictor significativo cuando se incluyeron las creencias sobre la enfermedad en el modelo. Esto sugiere que la experiencia previa solo fomenta la búsqueda de ayuda si ha moldeado las creencias actuales del paciente sobre su condición.
Para mantener una lectura crítica, es necesario señalar las limitaciones expuestas por los autores:
Pérdida de datos en SCID: Hubo una cantidad considerable de datos perdidos debido a la falta de resultados en las entrevistas SCID, lo que obligó a realizar análisis de casos completos, pudiendo introducir sesgos.
Ventana temporal: El seguimiento a 6 meses podría ser insuficiente. Dado que el estudio se realizó en Alemania, donde los tiempos de espera para psicoterapia pueden ser largos, es posible que algunos participantes tuvieran la intención de tratarse, pero no lograran acceder al sistema dentro del periodo del estudio.
Potencia estadística: El estudio carecía de potencia suficiente para detectar efectos pequeños en variables continuas de creencias sobre la enfermedad (OR < 1.12).
Conclusión
El trabajo de Klee, Sikorski y colaboradores aporta una evidencia empírica crucial para la psicología clínica y la salud pública: el acceso al tratamiento no depende solo de la disponibilidad de recursos, sino de la alfabetización emocional del paciente.
Para el profesional de la psicología, esto implica que la fase de evaluación y devolución no es meramente informativa, sino una intervención en sí misma. Si un paciente con sintomatología moderada no logra etiquetar su experiencia como "depresión" (Identidad) o duda de la utilidad de la terapia (Control), es muy probable que abandone el proceso antes de empezarlo.
Las estrategias de salud pública no deben limitarse a decir "¿Te sientes triste?"; deben evolucionar hacia intervenciones que ayuden a la población a identificar el cuadro clínico y, crucialmente, a restaurar la confianza en la eficacia de los tratamientos basados en la evidencia.
Fuentes y recursos de información
Klee, M., Sikorski, F., Loewe, B., & Kohlmann, S. (2025). Do illness beliefs predict uptake of depression treatment after web-based depression screening? A secondary analysis of the DISCOVER RCT. BMJ Mental Health, 28(1), e301666–e301666. DOI: 0.1136/bmjment-2025-301666






